Introducción
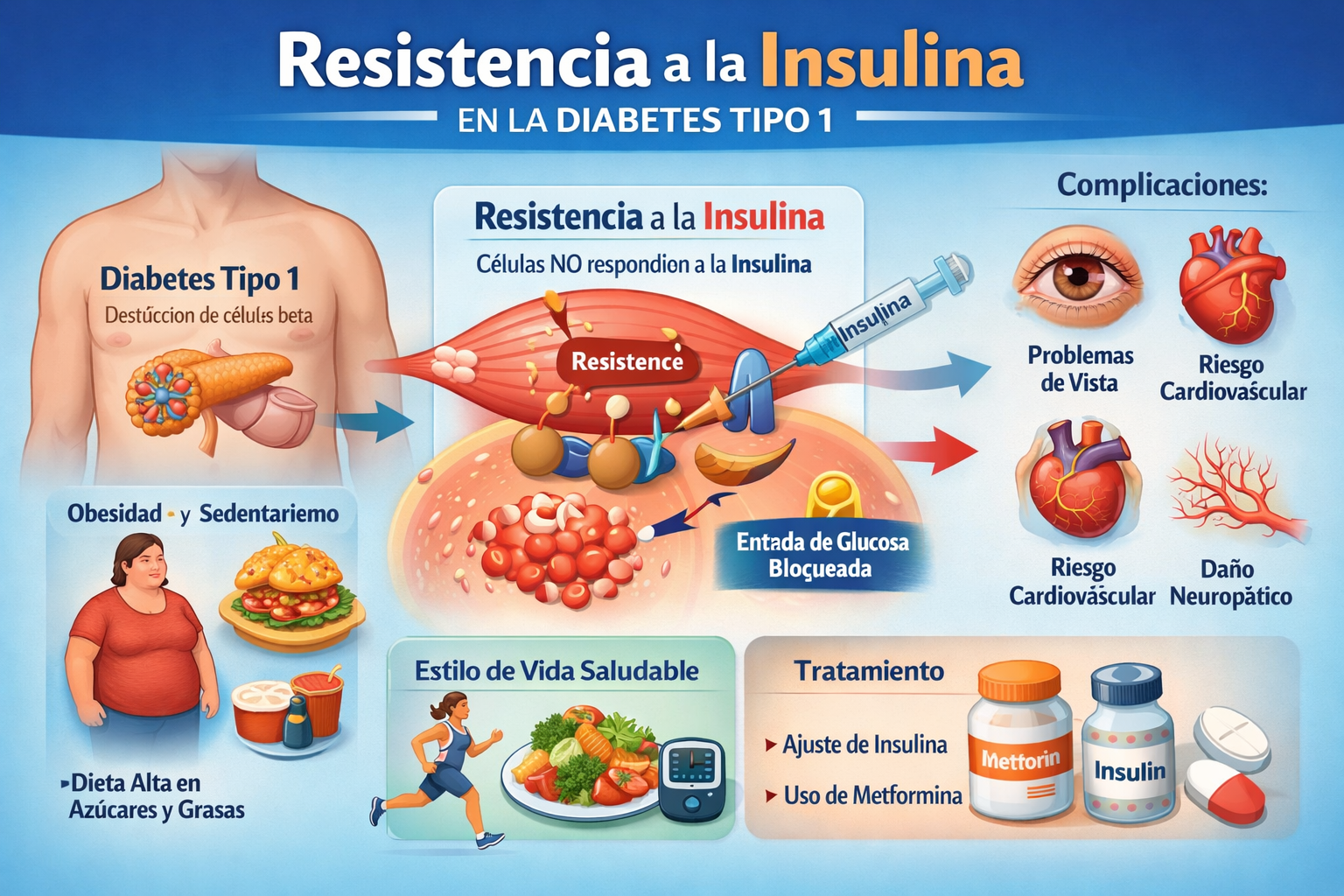
La resistencia a la insulina suele asociarse con la diabetes tipo 2, pero también puede presentarse en personas con diabetes tipo 1, generando un cuadro clínico complejo conocido como doble diabetes. Este fenómeno ocurre cuando, además de la deficiencia absoluta de insulina por destrucción autoinmune de las células beta, los tejidos del cuerpo no responden adecuadamente a la insulina administrada.
¿Qué es la Resistencia a la Insulina en la Diabetes Tipo 1?
- Definición: Es la disminución de la capacidad de los tejidos (músculo, hígado y tejido adiposo) para responder a la insulina, incluso cuando esta se administra en dosis adecuadas.
- Consecuencia directa: El paciente necesita dosis cada vez más altas de insulina para mantener niveles normales de glucosa.
- Impacto clínico: Mayor riesgo de complicaciones cardiovasculares y metabólicas.
Causas y Factores de Riesgo
- Obesidad abdominal: Principal detonante de resistencia a la insulina.
- Sedentarismo: La falta de actividad física reduce la sensibilidad de los tejidos a la insulina.
- Dieta inadecuada: Alta en azúcares simples y grasas saturadas.
- Genética: Predisposición hereditaria a desarrollar resistencia.
- Inflamación crónica: El exceso de tejido adiposo genera sustancias inflamatorias que interfieren con la acción de la insulina.
Manifestaciones Clínicas
- Dificultad para controlar la glucosa: A pesar de aumentar la dosis de insulina, los niveles de glucosa permanecen elevados.
- Aumento de peso: Especialmente en la zona abdominal.
- Acantosis nigricans: Manchas oscuras en pliegues de la piel, signo clásico de resistencia a la insulina.
- Mayor riesgo cardiovascular: Hipertensión, dislipidemia y síndrome metabólico.
Diagnóstico
- Glucosa en ayunas y HbA1c: Para evaluar el control glucémico.
- Perfil lipídico: Detecta alteraciones en colesterol y triglicéridos.
- Marcadores clínicos: Presencia de obesidad abdominal y acantosis nigricans.
- Necesidad de dosis altas de insulina: Indicador indirecto de resistencia.
Tratamiento Integral
- Insulina: Ajuste de dosis según necesidades individuales.
- Medicamentos sensibilizadores: En algunos casos, se utiliza metformina para mejorar la respuesta a la insulina.
- Estilo de vida saludable:
- Alimentación equilibrada rica en fibra y baja en azúcares simples.
- Ejercicio físico regular (150 minutos semanales).
- Control del peso corporal.
- Educación del paciente: Fundamental para el autocontrol y la adherencia al tratamiento.
Complicaciones de la Resistencia a la Insulina en Diabetes Tipo 1
- Microvasculares: Retinopatía, nefropatía, neuropatía.
- Macrovasculares: Infarto de miocardio, accidente cerebrovascular.
- Síndrome metabólico: Conjunto de alteraciones que aumentan el riesgo cardiovascular.
- Cetoacidosis diabética: Riesgo elevado si no se ajusta correctamente la insulina.
Prevención
- Promoción de hábitos saludables desde la infancia: Alimentación balanceada y actividad física.
- Prevención de la obesidad: Estrategia clave para evitar resistencia a la insulina.
- Educación continua: Programas de apoyo para pacientes y familias.
- Monitoreo constante: Glucosa, lípidos y presión arterial.
Perspectivas Futuras
- Investigación en inmunoterapia: Para prevenir la destrucción de células beta.
- Insulina inteligente: Que se active según niveles de glucosa.
- Páncreas artificial: Avances tecnológicos para mejorar el control glucémico.
- Nuevos fármacos: En desarrollo para mejorar la sensibilidad a la insulina en pacientes con diabetes tipo 1.
Conclusión
La resistencia a la insulina en la diabetes tipo 1 es un desafío clínico que complica el manejo de la enfermedad y aumenta el riesgo de complicaciones. La prevención de la obesidad, la promoción de estilos de vida saludables y el acceso a tratamientos innovadores son esenciales para mejorar la calidad de vida de quienes viven con esta condición.